2021年1月18日
COVID-19: PCR狂騒曲と一般医からみた最近の知見
みやぎ健診プラザ 藤田直孝
PCR狂騒曲
新型コロナウイルス感染症(以下、COVID-19)の感染拡大が続き、鎮静化の兆しはまだ見えてきません。感染拡大が進む中、COVID-19対策としてマスコミはPCR検査の数を増やすことを声高に叫び続け,「コロナの女王」と呼ばれる専門不明の教授や、口をとがらせて視聴率稼ぎに貢献するテレビ局社員を生んだりしています。これらのマスコミのみならず一部のにわか専門家も加わって、PCRの実施を求める大合唱が拡がり大騒ぎとなりました。日本のPCR検査体制が弱体で需要に追い付いていなかったことは確かです。これは、SARSやMARSといった感染症が我が国の中で蔓延することなく終息したことが大きく影響していたといえるでしょう。今回のCOVID-19の感染拡大を通じ、感染症対策としてPCR検査が必要な人に必要な時に受けられるような体制を整えることは、危機管理上大変重要であることをわが国も体験したわけです。
PCR検査がもたらす現実
SARS-CoV-2に対するPCR検査(qRT-PCR法)では、感度約70%、特異度99.9%以上といわれています。感度70%をどうとらえるかは難しい問題です。大雑把に感染者の3人に1人の偽陰性を出しても陽性者を確認し、いまだに特効薬は出てきていませんが治療を行うことに意義を求める考え方と、30%を超える偽陰性者を生み出すことによるリスクも考慮する立場があります。PCR検査しか頼れるもののない現状で、疑わしい患者には実施したいところですが、陰性の場合の患者への説明もなかなか大変です。
このPCR検査、精度管理はどうなっているのかと疑問に思いますが、70%という低い感度が何に起因するものなのか、採取検体にウイルスが含まれていないいわゆるsampling error以外の原因が何かについて、明快な説明があまりされていません。さまざまな情報をみる限り、増幅を何回かけるかも決まっておらず、検査機器メーカーや研究所に委ねられているようです。現在使われている検査の増幅回数は37から40回ですが、35回以上では鋭敏すぎて、偽陽性を多数生むことになるとの指摘があります。アメリカのCDCも33回以上の増幅を活性のウイルスの検出に用いることには問題があるとしており、30回以下とすべきという意見も出ています。この増幅回数によって陽性率は大きく変動し、マサチューセッツ州のデータでは、40サイクルで陽性と判定された患者の80-90%が、30サイクルで判定された場合陰性となるであろうと試算されています。同様に、ニューヨークの感染者数は報告されている数の10分の1ではないか、という論文も登場しています。
日本ではPCR検査が陽性となると、SARS- CoV-2感染者として指定感染症として2類相当の対応が求められ、不顕性感染者や濃厚接触者への行動制限、協力要請なども行われることになります。現実には不活化されたウイルスの断片も増幅され陽性となるとされており、感染能力のない患者も法的に拘束されることになります。最近では体操の内村航平選手も、偽陽性のためあわや国際大会出場を断念せざるを得ない状況に追い込まれました。このように偽陽性の存在も高い偽陰性率と同様、COVID-19のPCR検査にまつわる大きな問題です。
無症状病原体保有者へのPCR検査導入は意味があるか?
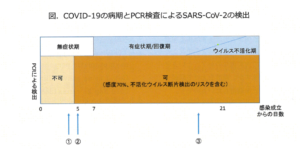
仙台市では10月になって国分町の接待を伴う飲食店従業員に対し、希望者に無料(原資は市民の税金?)で唾液によるPCR検査を実施しました。これは感染予防にどれほど意味のある対策でしょうか。尾身茂氏や西浦博氏は、PCR検査を増やしたことで感染が抑えられたという証拠はなく(PCRは治療ではないので当然!?)、盲目的なマススクリーニング単体は感染制御に効率的でないと述べ、感染リスクの低い無症状者に対して無差別に検査を行うことは感染拡大防止には役立たないと指摘しています。最近報告された英国の数理モデルを用いた研究1)では、無症候の人々を毎週人口の5%検査を行うことでは感染拡大抑制効果は2%にとどまるのに対し、接触者を自宅待機させることで64%減、発病者の入院隔離、自宅待機が各々37%減、29%減の効果と試算されています。COVID-19では、ウイルスに感染してPCR検査で検出されるようになるまで3-4日、1週間程度で症状発現といった経過があり、感染性を示す期間としてはこの発症前の2-3日に加え5-10日間程度といわれています。これに対しPCR検査では3週間程度陽性が続くとされ、不活化されたウイルス断片も拾い上げていることが指摘されています(図)。
※図をクリックすると拡大できます。
このような SARS- CoV-2の時間的経過を考えると、1回測定では偽陰性(①のタイミングで検査、②で検査しても1/3が陰性)、不活化されたウイルス断片の検出(③のタイミングで検査)の問題があり、真に感染の有無を見極めようとすると連日検査が必要となります。
SARS-CoV-2検出法の開発状況
唾液中のPCR検査は検体採取に関する安全性、簡便性から大いに期待されているところですが、感度は50%程度と評価されています。 この感度で診療の場に導入してよいものか抵抗のあるところです。幸い、明るい話題もないわけではありません。最近北海道大学から興味深い研究結果が報告されました2)。濃厚接触者、空港での検疫という二つの無症候コホートでの検討ですが、これによると、鼻咽頭スワブ、唾液ともに90%程度の感度があり、特異度も極めて高い結果が得られています。著者らはこの研究で感度の高かった理由として、本邦で開発されたRT-LAMP法が従来のqRT-PCR法よりも感度が優れている可能性、無症状感染者では発症直前の時期が最もウイルス量が多い可能性を考察しています。この他、唾液中の抗原検査や便を用いてのウイルス検出も検討されています。 マサチューセッツ工科大からはAIを用いて咳の音で感染者を特定する方法が報告されました。また、東北大からも呼気からSARS- CoV-2感染を調べる検査機器を開発したとのニュースが報道されました。呼気に含まれる水分中のウイルス由来タンパクを検出する方法だそうです。「PCR検査と同等の精度」とのことで、それで大丈夫なのか?といささか不安ではありますが、精度を上げて順調に実用化されることを期待したいものです。
おわりに
COVID-19を鎮圧するために、現在メインに行われているqRT-PCR法に代わる、診療の現場でPPEの必要なく安全に検体採取が可能で迅速な判定が行え、しかも必要な状況では繰り返し実施できる安価な方法の開発が待たれます。入院調整待ちや自宅等での隔離になっている患者の急変に対する対応がきちんと確立されていることも重要でしょう。このため、単にPCR検査でウイルス感染の有無を知ることだけでなく、重症化の予測因子を把握することも必須と考えます。そして何よりも、有効な薬剤、ワクチンの開発が待たれるところです。まだ先の見通せない状況で、十分な換気のもと3密回避、マスク着用、手洗い励行を三種の神器として対応せざるを得ませんが、高価な竹槍しか振り回せない状況が一刻も早く打破されることを切望するこの頃です。
引用文献:
1) Kucharski A, et al. Effectiveness of isolation, testing, contact tracing, and physical distancing on reducing transmission of SARS-CoV-2 in different settings: a mathematical modelling study. Lancet Inf Dis 2020;20:1151-1160
2) Yokota I, et al. Mass screening of asymptomatic persons for SARS-CoV-2 using saliva. Clin Infect Disc 2020 Sep 25 : ciaa1388. Published online 2020 Sep 25.
*この文章は2020年11月の段階の情報に基き書かれたもので、2021年1月に仙台市医師会若林ブロック機関紙「わかばやし」に掲載されました。
※図をクリックすると拡大できます。